- +1
自然刊發上海團隊研究:新冠進化穩定,兩個分支臨床區別不大
來自上海的研究團隊通過研究1月下旬至2月期間的新冠患者的病毒樣本,發現新冠病毒可劃分為兩大分支,分別從一個共同祖先獨立進化而來。不過,這兩大分支病毒在臨床上對患者致病效應無顯著區別。COVID-19疾病發展嚴重程度的決定因素主要還是與患者年齡、基礎疾病、淋巴細胞減少和相關的細胞因子風暴等密切相關。

上述研究來自當地時間5月20日頂級學術期刊《自然》(Nature)以“加快評審文章 (Accelerated Article Preview) ”形式在線發表的一項研究,題為“Viral and host factors related to the clinic outcome of COVID-19”。該研究由來自復旦大學附屬上海市公共衛生臨床中心、上海交通大學附屬瑞金醫院、上海血液學研究所、醫學基因組學國家重點實驗室、中科院植物生理生態研究所、上海巴斯德研究所和上海營養與健康研究所等多家上海科研和醫療單位合作完成。研究團隊分析了1月下旬至2月期間,在上海公共衛生臨床中心收治的326例新冠患者的SARS-CoV-2病毒樣本。
通訊作者為上海公共衛生臨床中心黨委書記盧洪洲教授,中國工程院院士、上海交通大學醫學院教授、上海血液學研究所所長陳賽娟,與上海交通大學王升躍研究員。
研究團隊對上海公共衛生臨床中心于1月20日至2月25日期間收治的326例新冠肺炎確診病例的臨床、分子和免疫學資料進行了分析。自1月27日收到第一批樣本起,瑞金醫院的轉化醫學國家重大科技基礎設施重大疾病基因組研究平臺在一個多月時間內完成了112個病例的SARS-CoV-2基因組高質量測序。這些序列與全球流感數據共享計劃(GISAID)中的基因組序列類似,呈現較為穩定地進化過程,顯示該病毒可能在疫情早期就已適應在人類宿主中傳播。
國內一名病毒學家在接受澎湃新聞(www.kxwhcb.com)記者采訪時也類似表示,“新冠病毒在中間宿主中發生了演化,并且早在2019年12月之前,病毒已經在人群‘隱秘傳播’階段過程中逐步演化出了關鍵突變。”
研究同時發現,疫情早期階段存在兩種有不同接觸史的主要病毒分支,但兩個分支的傳播性、致病性和臨床表現等方面無顯著差異,未發現與COVID-19重癥患者有顯著相關的病毒變異序列。
從臨床和免疫學研究發現,COVID-19患者淋巴細胞明顯減少,尤其是重癥患者CD4+和CD8+T細胞呈顯著進行性下降趨勢,且炎性細胞因子IL-6和IL-8明顯增高。
研究團隊認為,COVID-19疾病發展嚴重程度的決定因素主要與患者年齡、基礎疾病、淋巴細胞減少和相關的細胞因子風暴密切相關,這些因素成為疾病向重癥轉變的關鍵預警因子。依據上述臨床分析采取早期針對性干預措施,將有助于阻止疾病向重癥發展。
新冠病毒穩定進化,可能在疫情早期已適應在人類宿主中傳播
研究定義了四類感染病例。5例患者為無明顯發熱、呼吸系統癥狀或放射學表現的無癥狀患者。大部分患者(293例)為輕癥患者,有發熱和肺炎表現。12例為重癥患者,在24-48小時內出現呼吸困難和肺內毛玻璃樣陰影擴大的癥狀。另有16例患者惡化為急性呼吸窘迫綜合征(ARDS),需要機械通氣或體外膜氧合(ECMO),屬于危重患者。
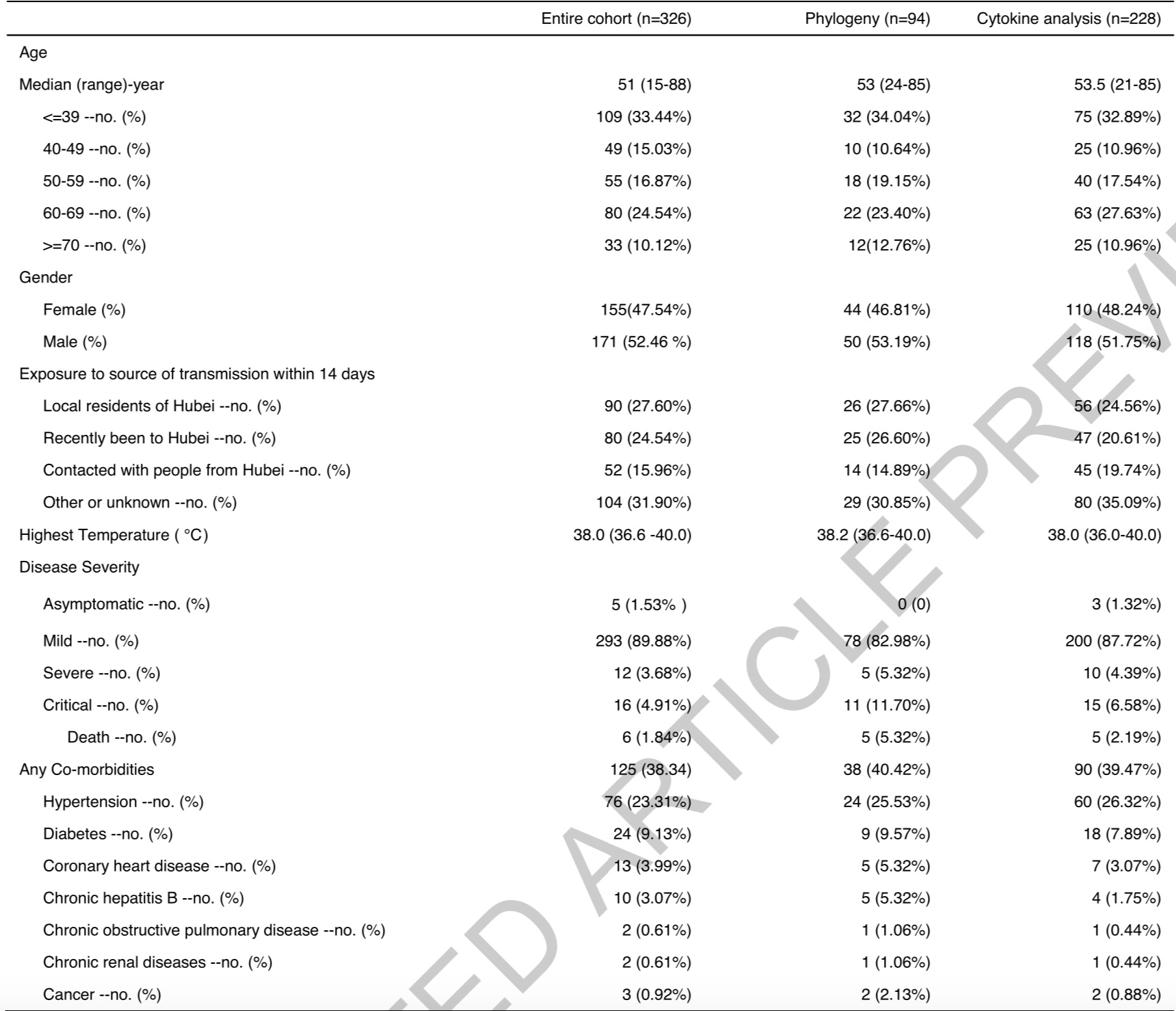
截至4月1日,315名患者(96.63%)已出院,6人(1.84%)死亡。
研究團隊對112個樣本(痰、口咽拭子)進行測序,與全球第一個公布的基因組(Wuhan-Hu-1)相比,在9個蛋白編碼區共鑒定出66個同義變異和103個非同義變異。ORF1ab、S、ORF3a、E、M和ORF7a的替換率相似(約3.5×10^-4每個位點每年),而ORF8(9.51×10^-4每個位點每年)和N(1.05×10^-3每個位點每年)的變異率更高。
在來自上海樣本基因組中重復出現的突變的與GISAID數據庫中已公布的病毒序列一致,呈現較為穩定的進化過程,顯示該病毒可能在疫情早期就已適應在人類宿主中傳播。
兩大分支新冠病毒,最早疫情發生并不局限于華南海鮮市場
隨后,研究團隊使用了其中的94例病毒基因組和GISAID數據庫中的221個SARS-CoV-2序列進行系統發育分析。研究確定病毒主要為兩大分支,兩大分支中均包含來自2019年12月初診斷的病例;分支I包括幾個亞支,分支II與分支I的區別在于兩個相關的變異ORF8:p.84L>S (28144T>C)和ORF1ab:p.2839S (8782C>T)。
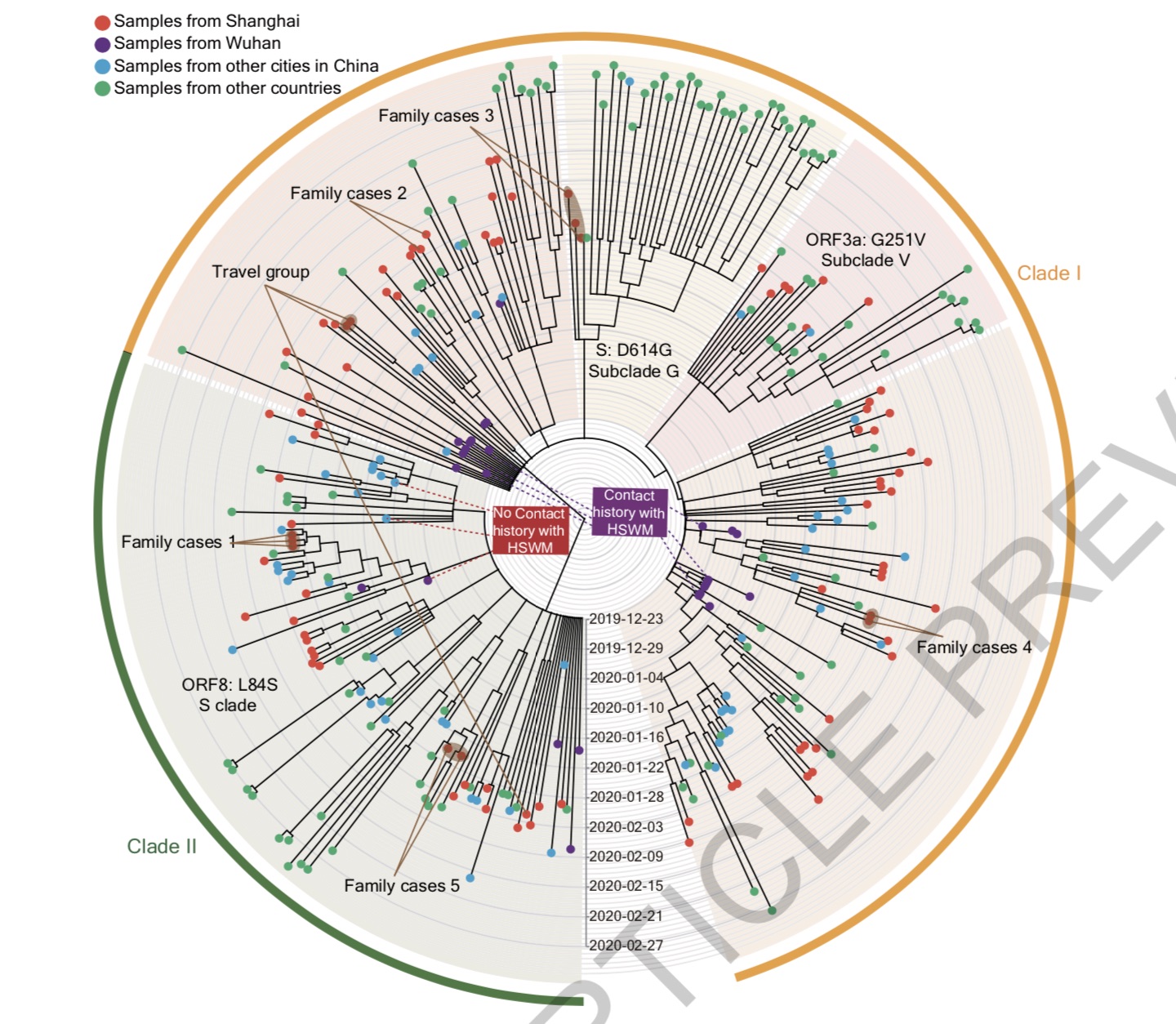
上海樣本的序列在兩個主要分支及其亞支中均有發現,研究認為這表明上海的新冠病例有多個病毒來源。在上海沒有觀察到明顯的分支/亞支擴張。
此外,確認有華南海鮮市場接觸史的6位患者均集中在其中一個分枝中(分支 I),同期診斷的另外3例和華南海鮮市場沒有接觸史的病例均屬于分支II,提示疫情發生并不局限于華南海鮮市場。
揭示過H5N1和H7N9等禽流感病毒跨種傳播的分子機制的中科院微生物研究所研究員施一在接受澎湃新聞(www.kxwhcb.com)記者采訪時表示,新冠病毒究竟從哪里來不是一個容易回答的問題,“實際上病毒溯源不僅僅簡單的某方面研究,它需要結合流行病學,而流行病學證據是會湮滅在歷史當中,在某個階段可能會存在一些生物學的樣本證據,過了半年或者更久之后,這個證據就不可能再繼續存在了。”
中科院武漢病毒所研究員石正麗在談到溯源問題時也表示,盡管武漢早期的患者大部分有華南海鮮市場接觸史,且在該市場的環境樣本中檢測到病毒RNA,然而其團隊在對市場凍肉和周邊養殖動物的檢測中均未發現病毒RNA。
她認為,現有的證據只能表明華南海鮮市場內發生了病毒的人際傳播,但它可能并不是病毒從動物跨物種傳播到人的疫情源頭。石正麗曾對澎湃新聞(www.kxwhcb.com)記者表示,其團隊在病毒溯源這塊暫時也并無進展。
上述論文還指出,這兩種主要的單倍型可能代表了來自于2019年12月初在武漢由共同祖先獨立進化而來的兩種譜系,其中只有一種(分支I)和華南海鮮市場接觸有關,市場內密集的攤位、攤販和顧客可能促進了人際傳播。
與此一致的是,一項針對12月18日前武漢地區最早的病例流行病學調查發現,2例患者與華南海鮮市場有關聯,5例患者與之無關聯。他們的系統發育分析表明,疫情最早可能發生在2019年11月下旬。
研究團隊還比較了感染分支I或分支II病毒患者的臨床表現。他們發現,在疾病嚴重程度(p=0.88)、淋巴細胞計數(p=0.79)、CD3 T細胞計數(p=0.21)、C反應蛋白(p=0.83)或D-二聚體(p=0.19)以及發病后排毒時間(p=0.79)方面均沒有統計學差異。因此,研究團隊認為,這兩分支病毒盡管基因組序列發生變化,但表現出相似的致病效應。
同樣,在疾病嚴重程度和13個最常見的變異(同義和非同義)之間也沒有發現顯著的相關性。
與COVID-19疾病發展嚴重程度相關的宿主因素
這項研究的一個顯著特征是,部分感染者(5例,1.53%)雖然可以檢測到明顯的排毒,但未出現明顯癥狀。相比之下,在輕度和危重癥病例中觀察到肺部單側和雙側混濁病變,危重癥患者僅在兩天內就迅速惡化。
研究團隊進一步分析了患者的免疫生化指標。COVID-19的一個顯著特征是進行性淋巴細胞減少,尤其是重癥和危重癥(入院后初步檢測結果,p=6×10^-6)。對淋巴細胞亞型的詳細分析顯示,CD3+ T細胞受影響最顯著(p<10^-6), CD4+和CD8+ T細胞具有相似的趨勢(CD4+ T細胞,p<10-6;CD8+ T細胞,p=1×10^-5)。
值得注意的是,T淋巴細胞的變化不僅在危重病例中有統計學意義,而且在其他三類(無癥狀、輕度和重度)中也有統計學意義(CD3+ T細胞,p=0.013;CD8+ T細胞,p=0.004)。相比之下,CD19+ B細胞雖然在危重患者中有顯著下降(p=1×10^-5),但在無癥狀、輕癥、重癥病例中無明顯變化(p=0.47)。
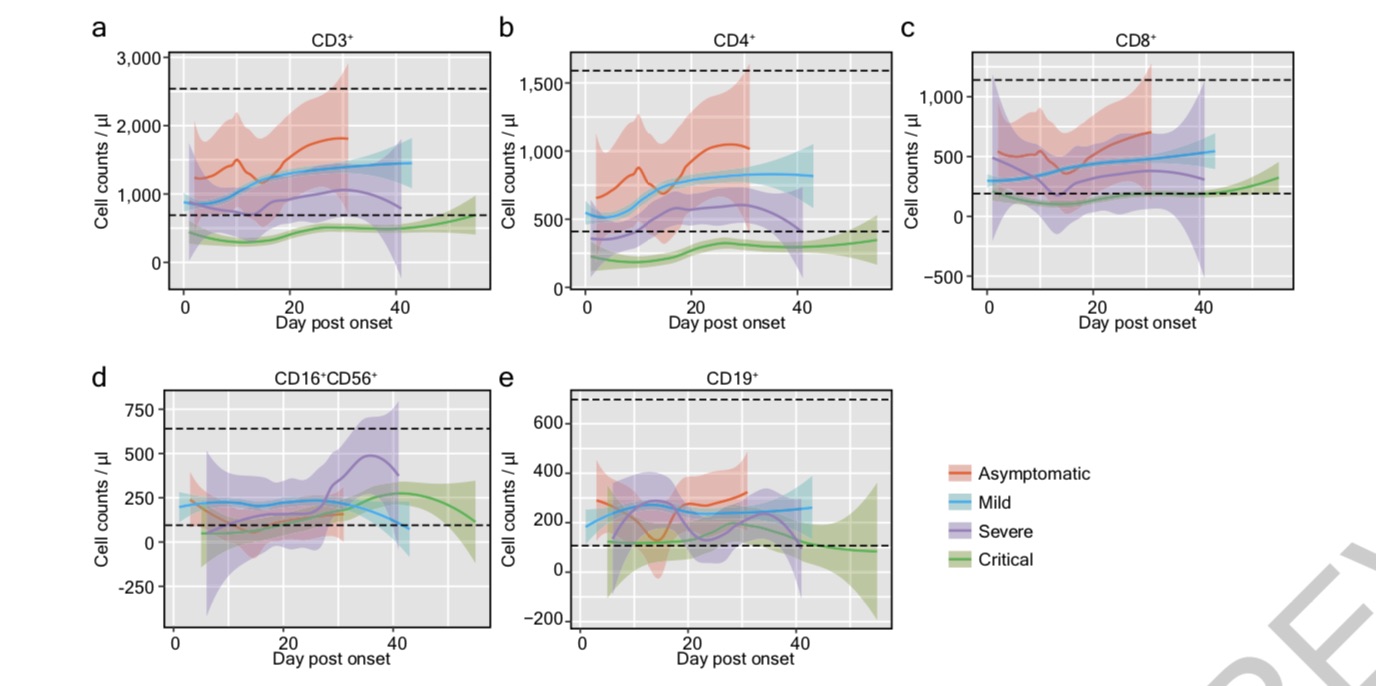
研究團隊進一步檢查了每組數據后得出,隨著病情的惡化,CD3+ T淋巴細胞(在發病后第7、8、11、14-18、22-25、28、29天檢測)呈逐漸下降趨勢(p<0.05),CD4+和CD8+ T細胞也呈類似趨勢。然而,NK細胞(CD16+、CD56+)或B細胞(CD19+)沒有這種現象。
接下來,研究比較了共病組的臨床參數,發現雖然共病組的中位年齡較高(p=0.02),但共病組疾病進一步發展的風險的確顯著提高(p=0.01)。事實上,單變量邏輯回歸分析表明年齡(p < 0.0001)、入院時淋巴細胞計數(p < 0.0001),合并癥(p = 0.01)和性別(p = 0.014)都是與新冠嚴重程度相關的主要因素。多變量分析則表明,年齡(p = 0.002)和淋巴細胞減少(p = 0.002)是兩個主要的獨立因素,而合并癥沒有達到統計學意義。
研究團隊在入院和治療期間檢測了患者血清中11個細胞因子(IFN-α、IFN-γ、IL-1β、IL-2、IL-4、IL-5、IL-6、IL-8、IL-10、IL-12和IL-17)的水平。其中,IL-6(p<10^-6)和IL-8(p=1×10^-5)變化最為顯著。值得注意的是,這兩種細胞因子與淋巴細胞計數呈負相關關系。
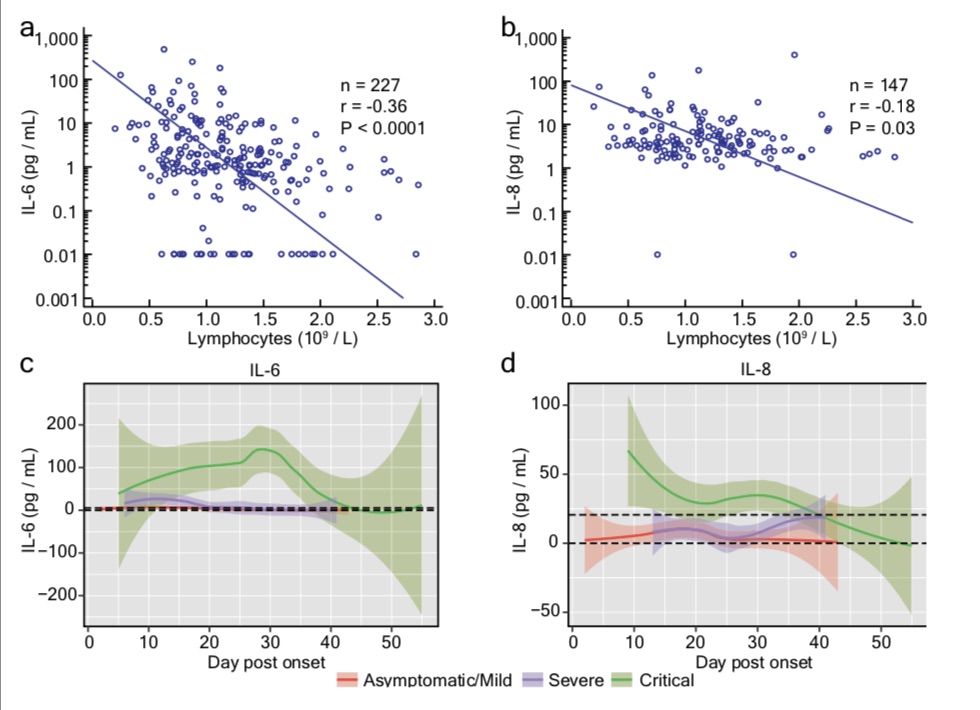
此外,研究團隊結合各組細胞因子的縱向數據,繪制其隨發病后時間的波動模式。他們收集了每位患者發病后第6天至第10天的最高IL-6數據,并將危重患者與非危重患者進行了比較。危重癥患者組IL-6水平顯著升高(p=0.001)。從發病后第16天至第20天,患者IL-8水平也有類似的顯著差異(p=0.006)。
研究認為,這些數據表明,炎癥細胞因子和SARS-CoV-2感染的發病機制之間有很強的聯系。
研究在討論環節指出,這項研究進一步證實發現,CD3+ T細胞是感染患者的主要受抑制細胞類型,而CD19+ B細胞和CD16+CD56+NK細胞受抑制較少。事實上,淋巴細胞減少,尤其是CD4/CD8細胞數量減少,也是SARS-CoV-2感染的主要表現。
此外,研究對主要細胞因子的縱向監測表明,IL-6和IL-8與淋巴細胞計數呈負相關,IL-6動力學與疾病嚴重程度高度相關。
當然,目前病毒活性、細胞因子釋放與淋巴細胞減少的關系尚不清楚。研究團隊假設,包括“細胞因子風暴”和CD3+ T淋巴細胞減少在內的針對SARS-CoV-2的免疫病理反應,可能至少在一定程度上構成了疾病進展和死亡的潛在機制。
中國科學院院士、清華大學醫學院院長、免疫學領域的權威專家董晨在接受澎湃新聞(www.kxwhcb.com)記者采訪時提到,“總的來說,我覺得這一次的病毒特點是隱藏性很強、傳染性很強,但是引起的癥狀是不均一的,甚至絕大多數人沒有重癥反應,跟有一些流感有點類似,當然它的死亡率可能更高一些。”其團隊初步的研究發現,在康復病人中有比較全面的免疫應答,包括B細胞抗體,綜合抗體的產生是比較普遍的,包括T細胞也就是細胞免疫,也是都能檢測到的。
“我們現在在關注重癥病人跟能夠康復的這些病人之間免疫特征有什么不一樣?如果能找到的話,也可能能預測某一些人到底會不會轉化成重癥,這是我們希望開展的工作。”董晨表示。





- 報料熱線: 021-962866
- 報料郵箱: news@thepaper.cn
互聯網新聞信息服務許可證:31120170006
增值電信業務經營許可證:滬B2-2017116
? 2014-2025 上海東方報業有限公司




